Epidemiología de las enfermedades metabólicas resultantes de la malnutrición: El caso de México
Autor: Dr. Carlos A. Aguilar Salinas
Unidad de Investigación de Enfermedades Metabólicas. Dirección de Nutrición. Instituto Nacional de Ciencias Médicas y Nutrición “Salvador Zubirán”. Tecnológico de Monterrey, Escuela de Medicina y Ciencias de la Salud, Monterrey, N.L. México.
Introducción
La epidemiología de las enfermedades metabólicas cambió en México en un periodo de cuatro décadas (1950-1990). Las enfermedades carenciales, como la desnutrición, se limitaron a algunas regiones del país, a algunos estratos de la población o a grupos con padecimientos que limitan la ingesta o absorción de los nutrimentos. En contraste, la prevalencia de la obesidad, las dislipidemias, la hipertensión arterial y la diabetes tipo 2 se incrementó notablemente. El incremento del índice de masa corporal promedio de los mexicanos fue el determinante mayor del crecimiento de las demás enfermedades metabólicas. Un cambio de la magnitud observada en nuestro país en un periodo tan corto de tiempo solo puede ser explicado por modificaciones mayores del ambiente.
Durante la segunda mitad del siglo XX, ocurrió un crecimiento acelerado del número de habitantes. En 1960, 34.9 millones de personas residían en México. Treinta años después, el tamaño de la población había aumentado 2.32 veces (81.2 millones). El crecimiento poblacional ha persistido pese a los esfuerzos para disminuir el tamaño de las familias. El número de habitantes aumentó a 97.01 millones en el año 2000, a 113.7 millones en 2010, a 121.3 millones en 2015 y 127.8 en 2020. El crecimiento poblacional resultó en migraciones internas y al exterior del país. La población se concentró en sitios urbanos. En 1960, el 50.6% residía en centros urbanos; en 1980 aumentó a 66.2%, en 1990 a 71.3%, en 2000 a 74.6% y en 2010 a 78%.
La dinámica de la población modificó las cadenas alimentarias, la actividad física de la población y la estructura de las familias. Como resultado, la alimentación sufrió modificaciones profundas, caracterizadas por aumento en el aporte de calorías, grasas saturadas y azúcares simples (revisado en detalle en otro documento que encontrara en “Alimentación para la Salud”). El porcentaje de los lactantes que recibieron leche materna por seis meses o más se redujo debido al uso creciente de fórmulas lácteas (revisado en detalle en otro documento que encontrara en “Alimentación para la Salud”). El acceso a productos industrializados de bajo valor nutricional creció en especial en zonas suburbanas o de nivel socioeconómico bajo, en donde la disponibilidad de frutas y verduras es insuficiente. El tiempo disponible para la preparación de los alimentos se redujo; el consumo de la comida rápida se incorporó a los hábitos de las familias, a pesar de su costo y composición. Las labores frente a una pantalla ocuparon proporciones crecientes de la jornada laboral y del tiempo dedicado a la diversión. Las horas dedicadas al ejercicio y a la actividad física se convirtieron en minutos. El tiempo dedicado al transporte creció en proporción directa al deterioro de la calidad de vida, de la inseguridad y de la marginalización de un alto porcentaje de la población. La dinámica de muchas familias resultó en rupturas, deterioro del cuidado de los hijos, aumento de la incidencia de las enfermedades psiquiátricas, de los trastornos de conducta alimentaria y de las adicciones. El tipo de opciones laborales que se crearon contribuyo a la búsqueda de opciones rápidas de alimentación; con frecuencia no brindaban la seguridad social y el acceso a los servicios médicos indispensables.
Epidemiología de la obesidad
Concomitante con los cambios sociodemográficos arriba descritos aumentó el porcentaje de la población que tiene un peso por arriba de lo saludable (definido como un índice de masa corporal mayor (IMC) de 25 kg/m2). En México se han realizado cinco encuestas nacionales de salud (1994,2000, 2006, 2012 y 2018), las cuales han permitido conocer la magnitud del problema.
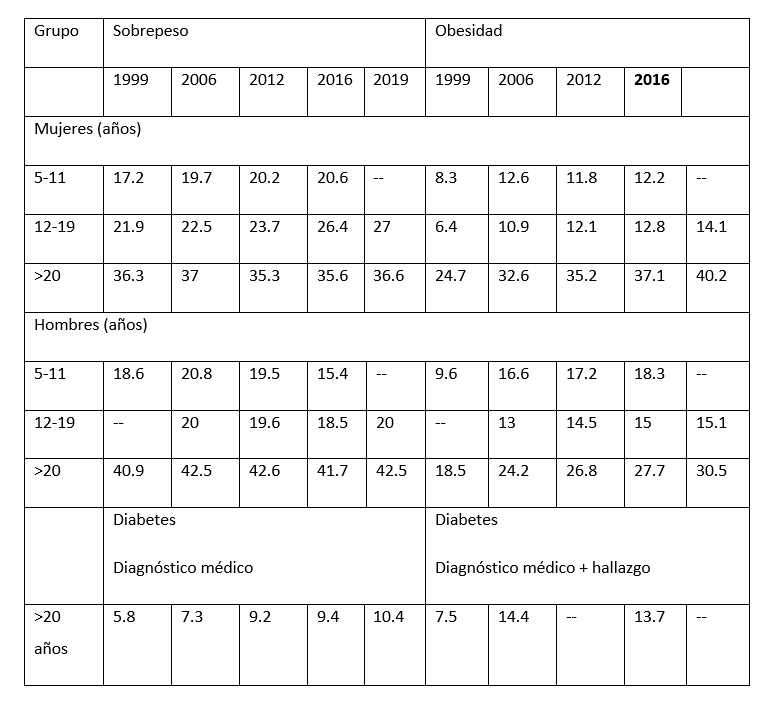
La obesidad afecta a todos los grupos etarios. El porcentaje de niños entre 5 y 11 años con obesidad creció de 14.6% en 2006 a 17.5% en 2018. Al considerar a los niños en riesgo de obesidad (categoría equivalente al sobrepeso en adultos), el 35.6% tiene un peso mayor al saludable. En los adolescentes (12 a 19 años), el porcentaje con un peso mayor al saludable creció de 34.9 en 2012 (21.6% sobrepeso y 13.3% obesidad) a 38.4% en 2018 (23.8% sobrepeso y 14.6% obesidad). Al igual que en los adultos, la proporción de los casos con un peso mayor al saludable es mayor en las mujeres (sobrepeso 27%, obesidad 14.1%, total 41.1%) que en los hombres (15.1%)
En los mayores de 20 años, entre 1994 y el año 2018, la prevalencia de obesidad aumentó de 20.9% a 36.1% (14.9 a 30.5% en hombres y 25.1 a 40.2% en mujeres). El mayor incremento ocurrió entre 1994 y 2006. Pese a las acciones gubernamentales, el fenómeno persiste en crecimiento; se observó un crecimiento de 10% entre 2012 y 2018. En contraste, el porcentaje de la población con sobrepeso (IMC 25-29.9 Kg/m2) se ha mantenido estable alrededor del 38%. En la encuesta más reciente, el 75.2% de los mayores de 20 años tienen un IMC por arriba de 25 kg/m2. La mayor prevalencia de obesidad ocurre en los 40 y 60 años; el porcentaje disminuye a partir de la séptima década de la vida debido a un sesgo de sobrevida
La región norte del país es el área con la mayor prevalencia de obesidad. Al inicio de la década de los 90s, la obesidad fue más común en los estratos socio-económicos más altos, en especial en los hombres. Sin embargo, la prevalencia de la obesidad aumentó en las personas con menores ingresos, en especial en las mujeres, en quienes la prevalencia es similar en todos los estratos socioeconómicos. El crecimiento de la obesidad es mayor en zonas rurales. La obesidad grado III (definida por un IMC ≥ 40 kg/m2) afecta a 3.6% de la población adulta (1.8% de los hombres y 4.3% de las mujeres) en la ENSANut 2012.
Prevalencia del sobrepeso, la obesidad y la diabetes en México
Existen mediciones antropométricas que estiman la distribución de la grasa corporal y/o el contenido de grasa abdominal. Ejemplos son la circunferencia de cintura, la relación cintura-cadera (ICC) y la relación cintura / estatura. Muchos estudios han probado una alta correlación entre estas técnicas, sin embargo, la medición de circunferencia de cintura es el procedimiento más recomendado. Incluso se han propuesto definiciones de obesidad basadas en el perímetro de cintura, anormalidad conocida como obesidad abdominal. Usando los criterios de la Federación Internacional de Diabetes (>90 cm en el hombre y >80cm en la mujer), en México, el 75.9% de los adultos tienen obesidad abdominal (84.2% de las mujeres y 63.4% de los hombres).
Epidemiología del síndrome metabólico
El síndrome metabólico es un constructo clínico que permite identificar los casos que tienen complicaciones metabólicas asociadas a una menor acción de la insulina y/o al depósito de lípidos en tejidos anormales, ambas condiciones asociadas a un peso corporal excesivo.
En la encuesta nacional de 1994, la prevalencia ajustada por edad fue de 13.61% con la definición del síndrome metabólico propuesto por la OMS y de 26.6% con los criterios del NCEP-ATPIII. Al aplicar estos datos en la distribución de la población encontrada del censo del año 2000, más de 6.7 y 14.3 millones de adultos en México podrían haber estado afectados, respectivamente. Sin importar la definición empleada, casi el 40% de los casos afectados eran menores de 40 años. Pese al diseño transversal del estudio, se observó una mayor prevalencia de sobrevivientes de un evento coronario en los casos con síndrome metabólico. No existe concordancia entre las definiciones del síndrome metabólico en nuestra población. Casi la mitad de los casos considerados como anormales con la definición del NCEP no llenan los criterios de la OMS. La causa más frecuente de la discrepancia (78.5%) fue el no llenar el requisito para ser considerado como resistente a la insulina (insulina de ayuno mayor de 22.5 mU/ml); el umbral más estricto para definir la hipertensión arterial y la dislipidemia empleado por la OMS fue la causa de la discrepancia en el 21%. Por el contrario, la mayoría de los casos diagnosticados con el criterio de la OMS cumplen con los criterios del NCEP. La concordancia de los criterios, evaluado por el valor de kappa, fue limítrofe (kappa=0.507). El mismo fenómeno ha sido descrito en México-Americanos en quienes el valor de kappa es aún menor (kappa=0.45).
La información más reciente proviene de la ENSANut 2006. Usando la definición del NCEP-ATPIII la prevalencia fue 36,8% (IC 95% 34,6-39,0) en la población adulta (42,2% de las mujeres y 30,3% de los hombres), lo que representó un incremento de casi diez puntos porcentuales comparado con 1994. La prevalencia es aún mayor cuando se mide con los criterios de la Federación Internacional de Diabetes (IDF por sus siglas en inglés): 49,8% (IC del 95%: 47,5-52,1). Fue más frecuente en mujeres (52.7%) que en hombres (46.4%). En número de personas, representa entre 17 y 23 millones de adultos. Estos números resumen el desafío que representa el síndrome metabólico para el sistema de salud mexicano.
El componente del síndrome metabólico más frecuente fue la hipoalfalipoproteinemia (presente en el 76.3% de los casos), seguido de la obesidad abdominal (74.2% usando el criterio de la IDF). El menos frecuente fue la glucemia anormal (33.5%). La contribución de los componentes encontrada en México es distinta contra lo reportado en Caucásicos, en quienes la hipoalfalipoproteinemia es uno de los componentes menos frecuentes. El mismo fenómeno ha sido descrito en los hispanos en Estados Unidos de América.
En el reporte se incluyó la prevalencia estratificando la población por la presencia de diabetes. Este abordaje tiene dos propósitos: permite identificar el porcentaje de la población en riesgo de tener diabetes incidente y entre las personas con diabetes, la proporción que tiene factores de riesgo que incrementan su riesgo de tener complicaciones crónicas. Entre las personas normoglucémicas, la prevalencia fue 23.4% con la definición NCEP-ATPIII y 34.4% con el criterio de la Federación Internacional de Diabetes. Entre los casos con diabetes, la prevalencia del síndrome fue 86.9% y 83.6% respectivamente. Además, se incluyó el porcentaje de casos de sujetos con diversas condiciones que cumplen con alguna de las definiciones del síndrome metabólico. Por ejemplo, entre los casos con hipertensión arterial se identificó la presencia del síndrome en 65.1% (NCEP-ATPIII). Este abordaje permite medir la contribución del síndrome metabólico en diversas patologías.
La prevalencia fue inversamente proporcional a la educación y al estrato socioeconómico. Esta observación es congruente con los reportes en otras regiones en que se identificó al síndrome metabólico como una condición asociada con la pobreza. El síndrome metabólico está presente en proporciones similares para las personas que viven en entornos rurales y urbanos, así como para aquellos que pertenecen a cualquiera de los sistemas de salud mexicanos. La prevalencia es similar en las regiones del país.
Recientemente se publicó la prevalencia del síndrome en una cohorte de personas (n=2596) que se autodefinieron como miembros de una comunidad indígena. La prevalencia fue mayor que la reportada en la población general (50.3% IC95% 48.4-52.3%). Este dato debe ser interpretado con cuidado ya que la edad promedio de los participantes era mayor que la edad de las personas estudiadas en la ENSANut 2006 (47.9 vs 40.8 años). La prevalencia fue mayor en las mujeres (55.6 vs 38.2%); la diferencia entre los géneros resulta de la mayor prevalencia observada en las mujeres mayores de 40 años. En este reporte se replican las peculiaridades en la contribución de los componentes del síndrome metabólico a la prevalencia total. La hipoalfalipoproteinemia estuvo presente en la mayoría de los casos.
Este indicador ha sido empleado para reconocer a las personas que teniendo obesidad se mantienen libres de complicaciones metabólicas. La mayoría de las varias definiciones del “obeso metabólicamente sano” emplean los criterios del síndrome metabólico. Sin embargo, no existe un consenso sobre cuántos y cuáles de los componentes son suficientes para descartar la salud metabólica. Por ello, el término “obeso metabólicamente sano” es controversial. Su mayor virtud es que identifica un subgrupo de casos que tendrá una incidencia menor de diabetes, cáncer y complicaciones cardiovasculares. Sin embargo, el riesgo asociado a este fenotipo es mayor que el de los sujetos delgados. Mientras que algunos autores lo han considerado como un estado, la mayoría de los estudios demuestran que es una etapa de la historia natural de la enfermedad. La mayoría de los casos “obesos metabólicamente sanos” tendrán complicaciones metabólicas si su peso se incrementa.
El valor mayor pronóstico del síndrome metabólico se encuentra en la predicción de la diabetes incidente. El riesgo relativo asociado del criterio NCEP-ATPIII es superior a 3; el riesgo es aún mayor para el criterio de la Federación Internacional de Diabetes. Nuestro grupo informó la capacidad predictiva del síndrome metabólico en cerca de 6000 personas seguidas por 3 años. Los casos identificados por el criterio de la Federación Internacional de Diabetes tuvieron una razón de riesgo de 3.42 (IC 95% 2.68–4.37); en contraste, el riesgo con la definición NCEP-ATPIII fue 1.81 (IC 95% 1.72–2.13). El riesgo se incrementó en relación directa con el número de componentes (2 componentes = 3.84 (IC 95% 2.21–6.68), 3 componentes= 6.76 IC 95% 3.86–11.85 y 4 componentes= 11.59 (IC 95% 6.29–21,37). Los componentes que aportan mayor información es la glucemia de ayuno y la obesidad abdominal. Aún existe controversia si la combinación de componentes aporta mayor información que lo obtenido con la glucemia de ayuno.
Epidemiologia de la diabetes tipo 2
La diabetes mellitus es un grupo de enfermedades metabólicas caracterizadas por defectos en la secreción y/o en la acción de la insulina que resulta en hiperglucemia. En los pacientes que viven con diabetes que permanecen sin tratamiento o de los que tienen un pobre control de la enfermedad, se incrementa el riesgo cardiovascular; aumenta el riesgo de retinopatía, amputaciones y falla renal. La atención médica de la diabetes y sus complicaciones conllevan un alto costo para las instituciones médicas y una importante proporción del gasto familiar.
Debido al crecimiento de la población, al envejecimiento de la misma, la urbanización y al incremento de factores de riesgo como la obesidad y la inactividad física, la población con diabetes ha crecido. En el 2000 había 171 millones de diabéticos y se estima que en el 2030 habrá 439 millones en el mundo.
La diabetes es el desenlace de un proceso iniciado varias décadas antes del diagnóstico. La mayoría de los casos con diabetes tienen otros miembros de su familia con la enfermedad y con cursaron con bajo peso al nacer y un aumento de peso mayor a lo normal en la adolescencia; con acumulo de grasa en el centro del abdomen. Un alto porcentaje sufre de hipertensión arterial, concentraciones anormales de colesterol total, LDL-colesterol y HDL-colesterol, triglicéridos y ácido úrico, antes de la elevación de la glucosa en sangre. Con el tiempo, la concentración de glucemia aumenta: inicialmente sólo después de los alimentos y años después aún en estado de ayuno.
Mortalidad.
Desde 1940, en México, la diabetes ya se encontraba dentro de las primeras 20 causas de mortalidad, con una tasa de 4.2 por cada 100,000 habitantes. El impacto de la enfermedad progresó a partir de 1970, año en que la diabetes ocupó el 15º lugar como causa de muerte. Diez años después, en 1980, ocupó el noveno lugar y en 1990 alcanzó la cuarta causa de mortalidad general. Desde 1998 la diabetes mellitus ocupa los primeros lugares como causa básica de muerte en México, coincidiendo con el cambio a la Clasificación Internacional de Enfermedades CIE-10. A partir del 2000 ocupa el segundo lugar como causa de muerte general en México ocasionando 10.7% de todas las muertes en ese año. La tasa de mortalidad se incrementó en cerca del 250% desde 1980, fecha en que la tasa era 21.8 decesos por 100,000 habitantes. La mayor tasa se registró en 2016 (86 muertes por 100,000 habitantes); la tasa más reciente, informada en 2019, fue 82.

Tabla 1. Diabetes Mellitus como causa de mortalidad según INEGI 2019.
Alegre- Díaz y cols reportaron la mortalidad ocurrida en 150,000 residentes de la ciudad de México relacionada con diabetes en un periodo mínimo de 10 años. Los casos con diabetes tuvieron una mortalidad 5.4 veces mayor entre las personas de 35 a 59 años. El impacto de la enfermedad fue menor después de los 60 años (OR 3.1 entre los 60 y 74 años). La diabetes explico la tercera parte de las muertes en la población de 35 a 74 años. El riesgo de muerte por enfermedad renal fue 20.1 (IC 95% 17.2-23.4), el cual es mucho mayor a lo reportado en otras poblaciones. Del mismo modo, la mortalidad cardiovascular y por enfermedades infecciosas fue más común en las personas con diabetes. Los determinantes identificados de la mayor mortalidad incluyen el control inadecuado de la glucemia, presión arterial y la implementación insuficiente de las acciones preventivas de las complicaciones
Incidencia de la diabetes
Existe escasa información sobre la incidencia de la diabetes tipo 2 en nuestro país. El estudio de seguimiento con base poblacional publicado en sujetos residentes de seis colonias es el “Estudio de Diabetes de la Ciudad de México”. El reclutamiento inició en 1990 con adultos sin diagnóstico de diabetes. Con información de 1,754 participantes y un seguimiento promedio de 6.3 años, se obtuvo una incidencia de 1.42 por 100 personas/año de seguimiento en hombres y de 1.21 en mujeres, inferior al estudio desarrollado en San Antonio, TX., donde se obtuvo una incidencia de 2.7 en hombres y 2.86 en mujeres. En el seguimiento a 18 años, equivalente a 27,842 años persona, se reportó la incidencia acumulada de 14.4 y 13.7 por 1,000 años persona en hombres y mujeres, respectivamente. Los casos prevalentes tuvieron edad promedio al diagnóstico de 44 años y en los casos incidentes fue de 56 años.
El estudio de mayor tamaño que ha medido la incidencia de la diabetes fue realizado en 6 ciudades del centro del país en adultos aparentemente sanos. Se siguieron 6144 individuos por cerca de 3 años La población está compuesta por individuos de 42.4±10 años, de escolaridad media (12.7 años de estudio). El 66% de la población es de sexo femenino. Los participantes tenían una prevalencia de las principales enfermedades crónicas no transmisibles similar a la observada en la Encuesta Nacional de Salud y Nutrición 2006 (ENSANut2006). La prevalencia de hipertrigliceridemia (definida como triglicéridos > 150 mg/dl) fue 53.1%. Los valores correspondientes para la glucemia anormal de ayuno (> 100 mg/dl), colesterol HDL bajo (hombres < 40 mg/dl, mujeres < 50 mg/dl), obesidad abdominal (hombres >90 cm, mujeres > 80 cm) y de síndrome metabólico (según la definición de la Federación Internacional de Diabetes) son 11.1%, 59.4%, 82% y 45.2% respectivamente. Ocurrieron 331 casos de diabetes incidente. Una tercera parte (34.2%) eran hombres. Existieron diferencias significativas en la edad, índice de masa corporal, perímetro de cintura y en las concentraciones de triglicéridos, colesterol, colesterol HDL, glucemia de ayuno, insulina, proteína C reactiva entre los sujetos que tuvieron dicho desenlace al compararlos contra el resto de la población. Se observó que el número de embarazos es mayor entre las mujeres con diabetes incidente. Se estimó la incidencia de diabetes a tres años en la población total y por grupo de edad. La incidencia en la población total es muy alta 46.9 casos por cada 1000 sujetos. La incidencia es proporcional a la edad de los participantes y oscila desde 21.5 casos por cada 1000 sujetos en la población de 25 a 34.9 años hasta 103.9 casos por cada 1000 sujetos en la población entre 55 y 65 años. Se identificó que los factores mayores que determinan la incidencia de diabetes son la edad, la glucemia de ayuno y el índice de masa corporal. Otros factores asociados fueron la obesidad abdominal (en hombres OR 3.4 (IC 95% 1.5-7.4), en mujeres 2.8 (IC 95% 1.3-5.7), un valor de insulina > 15 mU/ml (OR 2.03 (IC 95% 1.5-2.6)), la hipertensión arterial (OR 1.96 (IC 95% 1.5-7.4)) y la presencia del síndrome metabólico definido acorde a los criterios de la Federación Internacional de Diabetes (OR 3.52 (IC 95% 2.6-4.6)).
Se comparó la capacidad pronostica de dos herramientas comunes para la predicción de la diabetes (glucemia de ayuno y el valor de HOMA-IR). La glucemia de ayuno es notablemente superior (valor C en una curva ROC 0.757 vs 0.656, p<0.001). El poder predictivo del marcador HOMA-IR es cuestionable en nuestra población.
Prevalencia de la diabetes
Los datos de las últimas cinco Encuestas Nacionales de Salud (Encuesta Nacional de enfermedades Crónicas ENEC 1993, Encuesta Nacional de Salud ENSA 2000, Encuesta Nacional de Salud y Nutrición ENSANUT 2006, Encuesta Nacional de Salud y Nutrición ENSANUT 2012 y la ENSANut 2018 (16) han aportado la información básica para describir las características de la enfermedad en México y como objetivo obtener la prevalencia de diabetes mellitus tipo 2 en el país, considerando tanto los casos con diagnóstico médico previo (DMP), como los casos que fueron hallazgos de las encuestas (HE).
La información muestra el aumento de dicha prevalencia: de 6.7% en 1993 (DMP 4.0 y HE 2.7%), a 7.5% en 2000 (5.8% por DMP y 1.7% por HE) y a 14.4% en 2006 (7.3% DMP y 7.1% HE). Los últimos dos informes (2012 y 2018) no incluyen HE lo cual subestiman el número de casos, Sin embargo, resultados de la Encuesta Nacional de Salud y Nutrición 2012 indican que la prevalencia de diabetes por diagnóstico médico previo es de 9.2% en los adultos de 20 años y más. El dato más reciente es del 2018 en que se informó una prevalencia de 10.3%. Esto implica que 8.6 millones de adultos mexicanos tienen diagnóstico médico de diabetes
En 2016 se llevó a cabo la Encuesta de Medio Camino, la cual tiene un diseño diferente a las Encuestas Nacionales de Salud y Nutrición. Por ello, sus resultados no pueden ser comparados en forma cruda con las ENSANut. En dicha encuesta, la prevalencia de diabetes total fue de 13.7% (IC95% 12.0-15.5) y la prevalencia de diabetes no diagnosticada de 4.1% (IC95% 3.2-5.3). La prevalencia de diabetes fue proporcional a la edad hasta el grupo de edad de 60-69 años, donde 30% de las personas presentó diabetes. No se observaron diferencias significativas por nivel socioeconómico, región del país, afiliación o área de residencia.
La proporción de casos que viven con diabetes sin saberlo ha disminuido (del 50 al 30%), sin embargo, dicha proporción es notablemente mayor a la informada en países desarrollados de Europa (cerca del 6%). Valores anormales de glucosa no diagnósticos de diabetes (glucemia de ayuno 100-125.9 mg/dl) se encuentran en 21.0 (19.4-22.7)
La DT2 de inicio temprano (definido como una edad de inicio <40 años) se ha incrementado en los últimos años, al pasar de 1.8% en 1993 (DMP 1.0%, HE 0.8%) (19), a 2.3% en 2000 (DMP 1.5%, HE 0.8%) (20) y a 5.7% en 2006 (DMP 1.5%, HE 4.21%) (21). En este último año la prevalencia de diabetes detectada mediante la encuesta fue casi tres veces mayor a los casos con diagnóstico previo, lo cual puede ser indicativo de que las personas jóvenes no acuden al médico, aun cuando tengan síntomas o características de la enfermedad. Por la distribución etaria de la población, compuesta mayoritariamente por adultos jóvenes, la contribución de la diabetes de aparición temprana es mayor que la expresada por su prevalencia. De la totalidad de las personas diagnosticadas con diabetes, el 20% tenían 40 años o menos al momento del diagnóstico. Este subgrupo tiene una mayor probabilidad de tener complicaciones crónicas, incapacidad prematura y mortalidad. Es común que tengan una mayor complejidad para alcanzar y mantener los objetivos terapéuticos debido a la severidad del padecimiento y/o menor adherencia al tratamiento.
Un alto porcentaje de los casos diagnosticados se encuentran un descontrol glucémico severo (es decir, el 51% tienen concentraciones de hemoglobina glucosilada mayor a 8%). Solo el 31% tienen un control adecuado de su glucemia (hemoglobina glucosilada menor al 7%). El porcentaje de casos que alcanzan las metas de tratamiento para la hipertensión arterial o el colesterol LDL es aún menor. Los factores que determinan la falta de control de la enfermedad son multifactoriales. Cerca del 90% de los casos reciben uno o más medicamentos hipoglucemiantes, pero la proporción que incluye a la insulina en su tratamiento es menor (cerca del 15%) que la observada en otros países (mayor al 30%). Pocos pacientes tienen un examen anual por un oftalmólogo y por un dentista. La misma deficiencia ocurre con la revisión de los pies, la aplicación de la vacuna contra influenza o la medición anual de microalbuminuria.
Complicaciones crónicas
De las personas con diabetes, en la ENSANUT 2006, a 69% no les realizan ninguna medida preventiva para detectar la presencia de complicaciones, lo cual bajó a 46.4% en 2016. La revisión de los pies subió, de 10% a 20.9%, igual como las revisiones oftalmológicas, de 7.3% a 13.1%.
De la misma población de diabéticos con diagnóstico médico previo de la ENSANUT 2016, y como consecuencia de la diabetes, 11.2% mencionaron haber sufrido daño en la retina, 9.9% perdieron la vista, 40.5% tenían la vista disminuida, 9.1% refirieron haber tenido úlceras en piernas o pies, 5.5% tuvieron alguna amputación, 1.7% han sufrido coma diabético y 1.2% han recibido diálisis. El pie diabético y las infecciones siguen siendo complicaciones comunes en las personas con diabetes
A partir de los datos obtenidos con la ENSANUT 2006, se realizó una estimación de la incidencia de complicaciones cardiovasculares, usando el modelo UKPDS. Los principales resultados que arrojó ese estudio fueron que a 20 años se esperan poco más de 2 millones de infartos, casi 900,000 casos de enfermedad isquémica del corazón, cerca de 800,000 casos de enfermedad vascular cerebral y 500,000 amputaciones (26).
La expresión clínica de la diabetes tiene algunas peculiaridades en México. Se expresa a edades menores y aún IMC menor que lo observado en otros Caucásicos. La proporción que tiene daño renal y pie diabético es de las más altas en el mundo. Interactúa con enfermedades infecciosas como la tuberculosis, la influenza y COVID-19 determinando una mayor letalidad.
Una tendencia reciente es subclasificar a la diabetes tipo 2 por fenotipos (diabetes relacionada a resistencia a la insulina severa, a envejecimiento, a obesidad o a deficiencia de la secreción de insulina). Usando los datos de la Encuesta Nacional de Salud, se informó que el fenotipo más común es el relacionado con deficiencia de la secreción de insulina (41.2%), seguido del relacionado con la obesidad (33.6%). La deficiencia de la secreción de insulina puede ser debida a la proporción alta de casos en descontrol.
Costo de la diabetes
Los costos directos e indirectos del tratamiento de la diabetes son elevados. Un estudio de los costos de diabetes en 2013 encontró que la carga económica de DT2 fue $362,859.82 millones de pesos, o 2.25% del producto interno bruto (PIB). Los mayores costos directos $179,495,330 mil pesos de 2013, 1.11% del PIB), correspondían a medicamentos ($4,316,700 mil pesos de 2013), seguido de los costos por complicaciones ($156,602,420 mil pesos de 2013), costos por consulta/diagnóstico ($17,654,950 mil pesos de 2013). Los mayores costos directos los realizan los propios usuarios (gasto de bolsillo), seguido por instituciones de seguridad social.
Con respecto a los costos indirectos ($183,364,490 mil pesos de 2013, 1.14% del PIB), el mayor costo lo tienen la mortalidad prematura ($132,990,900 mil pesos de 2013), seguida por los costos debidos a el ausentismo, o pérdida económica debido a DT2 y sus complicaciones ($16,750,480 mil pesos de 2013), la discapacidad permanente ($16,571,740 mil pesos de 2013) y por los costos por discapacidad temporal ($16,361,400 mil pesos de 2013). También en este caso, la mayor carga por costos indirectos corresponde al usuario.
De acuerdo con los datos del grupo de la carga global de enfermedad 2019, México es uno de los países que sufre un impacto mayor por la diabetes (medido por los años de vida ajustados por discapacidad).
Existen tres retos mayores para mitigar la carga de enfermedad causada por la diabetes: un alto porcentaje de la población tiene factores de riesgo para tener diabetes a mediano plazo, muchos casos desconocen su condición y la calidad del tratamiento es insuficiente. Se requieren acciones transversales que atiendan los tres retos. La información más reciente sugiere que, de los tres retos, solo la tasa de no diagnostico ha disminuido.
El impacto de la nefropatía diabética es mayor al esperado basado en la prevalencia de la enfermedad. Se requieren programas específicos para reducir su incidencia. La misma aseveración aplica para el “pie diabético”
Es necesaria la evaluación continua de las políticas públicas dirigidas para atender la enfermedad. Deben contar con indicadores de implementación, de eficacia y de efectividad con la medición del impacto a distintos tiempos. Sin ello, podríamos incrementar el costo directo de la enfermedad sin modificar el número de complicaciones crónicas y discapacidad prematura.
Todos podemos contribuir en el control del padecimiento. La participación radica desde el cuidado personal de todo ciudadano hasta la implementación de programas de detección, prevención y tratamiento con indicadores verificables y públicos.
Epidemiología de las dislipidemias
Las concentraciones anormales de los lípidos sanguíneos (conocidas con el termino “dislipidemias”) son uno de los determinantes mayores de la incidencia de la enfermedad cardiovascular, principal causa de muerte en México. Las dislipidemias son muy frecuentes en nuestro país. Su prevalencia es medida con el porcentaje de la población que tiene concentraciones altas de colesterol (>200 mg/dl) o de triglicéridos (> 150 mg/dl) o bajas de colesterol HDL (< 40 mg/dl). Las dislipidemias pueden ser causadas por padecimientos genéticos (como la hipercolesterolemia familiar o la hiperlipidemia familiar combinada) o por la interacción de una población susceptible con un estilo de vida afluente.
La dislipidemia más frecuente en México es la hipoalfalipoproteinemia (colesterol HDL < 40 mg/dl). En todas las encuestas nacionales se ha informado que esta anormalidad afecta a cerca del 60% de los adultos (55.2% en la encuesta más reciente). Es más común en los hombres, en el sur del país y se asocia con la obesidad, la diabetes y el consumo de tabaco.
La dislipidemia que ha tenido un mayor crecimiento en su prevalencia es la hipercolesterolemia. Su frecuencia creció de 27.1% e 1994 a 43.6%. El uso creciente de estatinas se asoció a un decremento en su prevalencia en la encuesta más reciente (31%). Su prevalencia se incrementa con la edad, en especial durante la menopausia. Pese a lo observado en la encuesta del 2012, un alto porcentaje de los casos no está diagnosticado. De los casos con hipercolesterolemia, solo el 10% conoce su condición, recibe tratamiento y alcanza los objetivos del tratamiento.
La hipertrigliceridemia afecta al 47.4% de los adultos. Su prevalencia es mayor en México que en poblaciones Caucásicas. El 3% de la población tiene concentraciones mayores a 500 mg/dl, lo que las expone a tener una pancreatitis.
Las dislipidemias asociadas con mayor riesgo cardiovascular son la hiperlipidemia mixta (elevación concomitante de colesterol y triglicéridos) y la hipercolesterolemia aislada. Se presentan en el 22.1% y 8.5% respectivamente. Solo el 44.1% de los adultos tienen una concentración normal de colesterol y triglicéridos
Lecturas recomendadas.
Chen L, Magliano DJ, Zimmet PZ. The worldwide epidemiology of type 2 diabetes mellitus–present and future perspectives. Nat Rev Endocrinol. 2011 Nov 8;8(4):228-36.
Aguilar-Salinas CA. Promoción de la salud para la prevención de las enfermedades crónico-degenerativas vinculadas con la alimentación y el estilo de vida. En: Salud Comunitaria y promoción de la salud. Editor. Mariano García Viveros 1999. ICEPSS Editores ISBN 84-89151-17-2. España
Aguilar-Salinas CA, Mehta R, Rojas R, Gómez-Pérez FJ, Olaiz G, Rull JA. Management of the metabolic syndrome as a strategy for preventing the macrovascular complications of type 2 diabetes: controversial issues. Current Diabetes Reviews 2005:1: 145-158.
Aguilar-Salinas CA, Viveros-Ruiz T. Recent advances in managing/understanding the metabolic syndrome. F1000Res. 2019 Apr 3;8. pii: F1000 Faculty Rev-370. doi: 10.12688/f1000research.17122.1. eCollection 2019. Review.PMID:31001415
Arellano-Campos O, Gómez-Velasco DV, Bello-Chavolla OY, Cruz-Bautista I, Melgarejo-Hernandez MA, Muñoz-Hernandez L, Guillén LE, Garduño-Garcia JJ, Alvirde U, Ono-Yoshikawa Y, Choza-Romero R, Sauque-Reyna L, Garay-Sevilla ME, Malacara-Hernandez JM, Tusie-Luna MT, Gutierrez-Robledo LM, Gómez-Pérez FJ, Rojas R, Aguilar-Salinas CA.”Development and validation of a predictive model for incident type 2 diabetes in middle-aged Mexican adults: the metabolic syndrome cohort” BMC Endocr Disord. 2019 Apr 28;19(1):41. doi: 10.1186/s12902-019-0361-8
Jimenez-Corona A, Nelson RG, Jimenez-Corona ME, Franks PW, Aguilar-Salinas CA, Graue-Hernandez EO, Hernandez-Jimenez S, Hernandez-Avila M. Disparities in prediabetes and type 2 diabetes prevalence between indigenous and nonindigenous populations from Southeastern Mexico: The Comitan Study. J Clin Transl Endocrinol. 2019 Apr 20;16:100191. doi: 10.1016/j.jcte.2019.100191. eCollection 2019 Jun.
NCD Risk Factor Collaboration (NCD-RisC). Rising rural body-mass index is the main driver of the global obesity epidemic in adults. Nature. 2019 May;569(7755):260-264. doi: 10.1038/s41586-019-1171-x. Epub 2019 May 8.
Lozano-Esparza S, López-Ridaura R, Ortiz-Panozo E, González-Villalpando C, Aguilar-Salinas C, Hernández-Ávila JE, Hernández-Ávila M, Lajous M. Diabetes confers a higher risk of mortality among women in a middle-income country: Results from the Mexican Teachers’ Cohort study. Diabetes Metab. 2019 Sep 13:101119. doi: 10.1016/j.diabet.2019.101119.
Lozano R, Torres LM, Lara J, Santillán A, Solíz P. Efecto de la CIE-10 en las estadísticas de diabetes mellitus en México. Síntesis ejecutiva No 7. Publicaciones. Secretaría de Salud, México.
Basto-Abreu A, Barrientos-Gutiérrez T, Rojas-Martínez R, Aguilar-Salinas CA, López-Olmedo N, De la Cruz-Góngora V, Rivera-Dommarco J, Shamah-Levy T, Romero-Martínez M, Barquera S, López-Ridaura R, Hernández-Ávila M, Villalpando S. [Prevalence of diabetes and poor glycemic control in Mexico: results from Ensanut 2016.] Salud Publica Mex. 2020 Jan-Feb;62(1):50-59. doi: 10.21149/10752.
Meza R, Barrientos-Gutierrez T, Rojas-Martinez R, Reynoso-Noverón N, Palacio-Mejia LS, Lazcano-Ponce E, Hernández-Ávila M. Burden of type 2 diabetes in Mexico: past, current and future prevalence and incidence rates. Prev Med. 2015; 81:445-50.
Graue-Hernandez EO, Rivera-De-La-Parra D, Hernandez-Jimenez S, Aguilar-Salinas CA, Kershenobich-Stalnikowitz D, Jimenez-Corona A. Prevalence and associated risk factors of diabetic retinopathy and macular oedema in patients recently diagnosed with type 2 diabetes. BMJ Open Ophthalmol. 2020 Mar 10;5(1):e000304. doi: 10.1136/bmjophth-2019-000304
NCD Risk Factor Collaboration (NCD-RisC)—Americas Working Group. Trends in cardiometabolic risk factors in the Americas between 1980 and 2014: a pooled analysis of population-based surveys. Lancet Glob Health. 2020 Jan;8(1):e123-e133. doi: 10.1016/S2214-109X(19)30484-X.
Bello-Chavolla OY, Bahena-López JP, Vargas-Vázquez A, Antonio-Villa NE, Márquez-Salinas A, Fermín-Martínez CA, Rojas R, Mehta R, Cruz-Bautista I, Hernández-Jiménez S, García-Ulloa AC, Almeda-Valdes P, Aguilar-Salinas CA; Metabolic Syndrome Study Group; Group of Study CAIPaDi.Clinical characterization of data-driven diabetes subgroups in Mexicans using a reproducible machine learning approach. BMJ Open Diabetes Res Care. 2020 Jul;8(1):e001550. doi: 10.1136/bmjdrc-2020-001550.PMID: 32699108
Hernández-Alcaraz C, Aguilar-Salinas CA, Mendoza-Herrera K, Pedroza-Tobías A, Villalpando S, Shamah-Levy T, Rivera-Dommarco J, Hernández-Ávila M, Barquera S. Dyslipidemia prevalence, awareness, treatment and control in Mexico: results of the Ensanut 2012. Salud Publica Mex. 2020 Mar-Apr;62(2):137-146. doi: 10.21149/10520.
Burke JP, Williams K, Haffner SM, Villalpando CG, Stern MP. Elevated incidence of type 2 diabetes in San Antonio, Texas, compared with that of Mexico City, Mexico. Diabetes Care. 2001 Sep;24(9):1573-8.
González-Villalpando C, Dávila-Cervantes CA, Zamora-Macorra M, Trejo-Valdivia B, González-Villalpando ME. Incidence of type 2 diabetes in Mexico: results of the Mexico City Diabetes Study after 18 years of follow-up. Salud Publica Mex. 2014 Jan-Feb;56(1):11-7.
Selvin E, Ali MK. Declines in the Incidence of Diabetes in the U.S.-Real Progress or Artifact? Diabetes Care. 2017;40(9):1139-1143.
SSA. Encuesta Nacional de Enfermedades Crónicas 1993. México, D.F.: Secretaría de Salud, 1994.
Olaiz-Fernández, G, Rojas R, Aguilar-Salinas C, Rauda J, Villalpando S. Diabetes mellitus in Mexican adults: results from the 2000 National Health Survey. Salud Pública Mex 2007;49:331-337.
Villalpando S, Rojas R, Shamah-Levy T, Ávila MA, Gaona B, De la Cruz V, et al. Prevalence and distribution of type 2 diabetes mellitus in Mexican adult population. A probabilistic survey. Salud Pública Mex 2010; 52 suppl 1:S19-S26.
Gutierrez JP, Dommarco J, Shamah T, Villalpando S, Franco A, Cuevas L, Romero M, Hernández M. Encuesta Nacional de Salud y Nutrición 2012. Resultados Nacionales. Cuernavaca México, Instituto Nacional de Salud Pública, 2012.Encuesta Nacional de Salud y Nutrición de Medio Camino 2016 (ENSANUT 2016). Instituto Nacional de Salud Pública México, 2016.
Villalpando S, Shamah-Levy T, Rojas R, Aguilar-Salinas CA. Trends for type 2 diabetes and other cardiovascular risk factors in Mexico from 1993-2006. Salud Pública Mex 2010;52 suppl 1:S72-S79.
Gutierrez JP, Dommarco J, Shamah T, Villalpando S, Franco A, Cuevas L, Romero M, Hernández M. Encuesta Nacional de Salud y Nutrición 2012. Resultados Nacionales. Cuernavaca México, Instituto Nacional de Salud Pública, 2012
Aguilar-Salinas CA, Rojas R, Gómez-Pérez FJ, García E, Valles V, Ríos-Torres JM, et al. Early onset type 2 diabetes in a Mexican, population-based, nation-wide survey. Am J Medicine 2002;113:569-574
Aguilar-Salinas CA, Velazquez-Monroy O, Gómez-Pérez FJ, Gonzalez-Chávez A, Lara-Esqueda A, Molina-Cuevas V, et al. for the ENSA 2000 Group. Characteristics of the patients with type 2 diabetes in México: results from a large population-based, nation-wide survey. Diabetes Care 2003:26:2021-2026.
Jiménez-Corona A, Rojas R, Gómez Pérez FJ, Aguilar-Salinas CA. Early-onset type 2 diabetes in a Mexican survey: Results from the National Health and Nutrition Survey 2006. Salud Pública Mex 2010;52 suppl 1:S27-S35.
Mayer-Davis EJ, Dabelea D, Lawrence JM. Incidence Trends of Type 1 and Type 2 Diabetes among Youths, 2002-2012. N Engl J Med. 2017;377(3):301. doi: 10.1056/NEJMc1706291.
Rojas R, Palma O, Quintana I. Adultos. En: Olaiz G, Rivera J, Shamah T, Rojas R, Villalpando S, Hernández M, Sepúlveda J (editores). Encuesta Nacional de Salud y Nutrición 2006. Instituto Nacional de Salud Pública.
Rojas-Martínez R, Aguilar-Salinas CA, Jiménez-Corona A. Optimal cutoff points for the detection of undiagnosed type 2 diabetes, hypertension and metabolic syndrome in Mexican adults. Salud Pública de México 2012;54(1):13-19
Bell CG, Walley AJ, Froguel P. The genetics of human obesity. Nat Rev Genet. 2005 Mar;6(3):221-34.
Reynoso-Noverón N, Mehta R, Almeda-Valdes P, Rojas-Martinez R, Villalpando S, Hernández-Ávila M and Aguilar-Salinas CA. Estimated incidence of cardiovascular complications related to type 2 diabetes in Mexico using the UKPDS outcome model and a population-based survey. Cardiovascular Diabetology 2011;10:1-9
Arredondo A, De Icaza E. Costos de la Diabetes en América Latina: Evidencias del Caso Mexicano. Value in Health 2011;14(S5):S85-S88
Barraza-Lloréns M, Guajardo-Barrón V, Picó J, García R, Hernández C, Mora F, Athié J, Crable E, Urtiz A. Carga económica de la diabetes mellitus en México, 2013. (2015) México, D.F.: Funsalud.
Wild S, Roglic G, Green A, Sicree R, King H. Global prevalence of diabetes: estimates for the year 2000 and projections for 2030. Diabetes Care 2004;27:1047-53.
Bello O, Aguilar Salinas CA. Diabetes in Latin America. In: Diabetes mellitus in developing countries and underserved communities. Dagogo Jack S (ed). p 101-126. 2017. Springer.
Aguilar Salinas CA, Hernandez Jimenez S, Hernandez Avila M, Hernandez Avila JE. Acciones para enfrentar a la diabetes. Documento de postura de la Academia Nacional de Medicina. Editorial Intersistemas. ISBN: 978-607-443-501-6
The updated Appendix 3 of the WHO Global NCD Action Plan 2013-2020. http://apps.who.int/gb/ebwha/pdf_files/WHA70/A70_R11-en.pdf.
Policy Framework to Develop and Improve Government Actions for Prevention and Control of NCDs. Mauricio Hernández-Avila, Isabel Vieitez, Ana Bernal, Sofia Charvel, Carlos Santos Burgoa, Luz Myriam Reynales-Shigematsu, Laura Magaña, Juan Eugenio Hernández, Lina Sofia Palacio, Carlos Aguilar Salinas, and Lorena Viviana Calderon. En: Economic Dimensions of Non-Communicable Disease in Latin America and the Caribbean. Disease Control Priorities. 3. ed. Companion Volume 2016. Legetic, Branka (Ed.); Medici, Andre (Ed.); Hernández-Avila, Mauricio (Ed.); Alleyne, George (Ed.); Hennis, Anselm (Ed.) (Washington, D.C, PAHO, 2016-06) ISBN 978-92-75-11905-1
Rojas-Martínez R, Basto-Abreu A, Aguilar-Salinas CA, Zárate-Rojas E,Villalpando S, Barrientos-Gutiérrez T. Prevalence of previously diagnosed diabetes mellitus in Mexico. Salud Publica Mex. 2018 May-Jun;60(3):224-232.
Flores-Hernández S, Saturno-Hernández PJ, Reyes-Morales H, Barrientos-Gutiérrez T, Villalpando S, Hernández-Ávila M. Quality of Diabetes Care: The Challenges of an Increasing Epidemic in Mexico. Results from Two National Health Surveys (2006 and 2012). PLoS One. 2015 Jul 31;10(7):e0133958.
Rojas-Martínez R, Escamilla-Núñez C, Gómez-Velasco DV, Zárate-Rojas E, Aguilar-Salinas CA, Grupo colaborador de la cohorte para estimar la incidencia del síndrome metabólico. Diseño y validación de un score para detectar adultos con prediabetes y diabetes no diagnosticada. Salud Publica Mex. 2018;60. https://doi.org/10.21149/9057
Barraza-Lloréns M, Guajardo-Barrón V, Picó J, García R, Hernández C, Mora F, Athié J, Crable E, Urtiz A. Carga económica de la diabetes mellitus en México, 2013. (2015) México, D.F.: Funsalud.